TRASTORNO
VENOSO
VENAS
VARICOSAS:
aumento de pigmento en la piel con edema y venas dilatadas a nivel de la cara
anterior del tobillo. El sistema de la safena interna esta afectad, los cambios
eccematosos y la epidermofitosis acompañan la congestión venosa periférica.
ARTERIOSCLEROSIS
OBLITERANTE:
complicaciones graves, gangrena, claudicación intermitente, pierna con aspecto
atrófico, cambio color de piel al subir o bajar la extremidad, insuficiencia
circulatoria periférica.
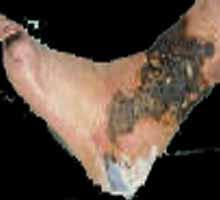
SINDROME
POSFLEBITICO:
hay ulceración, edema duro de la pierna, mas intenso en el tobillo,
pigmentación parda, con piel escamosa y seca, cianosis.
TROMBOANGITIS
OBLITERANTE:
edema con depresión, espasmo arterial, la gangrena produce ulceración profunda,
húmeda y dolorosa.
TROMBOFLEBITIS
SUPERFICIAL:
dolor, enrojecimiento e induración, se acompaña de inflamación.
OCLUSION
ARTERIAL AGUDA:
palidez, desaparición total de hipersensibilidad, ausencia de pulsaciones.
FLEBITIS
MIGRATORIA:
se observa en pacientes carcinomatosos, especialmente con cáncer del páncreas.
OCLUSION
ARTERIAL SEGMENTARIA CRONICA:
claudicación intermitente, síndrome de leriche (dolor en caderas, muslos al caminar).
FLEBOSCLEROSIS: resultado final de
pequeñas zonas de trombosis, se observa pequeños nódulos calcificados y duros.
TROMBOSIS
AGUDA: hay
dolor, entumecimiento, pierna con color azul o blanco, zona afectada esta fría.
TROMBOSIS DE
LA VENA AXILAR:
hinchazón intensa del brazo y congestión venosa, hay cianosis.
TROMBOSIS DE
ESFUERZO DE LAS VENAS PEOFUNDAS DE LA PIERNA: ligera cianosis, dilatación de las
venas superficiales, dolor a la presión en la pantorrilla.
Síndrome de raynaud, se produce por espasmo de las
arteriolas digitales. Se caracteriza por isquemia local de los dedos en
respuesta al frio y a trastornos psíquicos.
Escleroderma, es una complicación del
signo de Raynaud, la piel se vuelve dura, tensa, lustrosa y pigmentada, los
capilares cutáneos ya no pueden observarse. Finalmente se produce anquilosis
por fijación fibrotica de la piel engrosada a los huesos y articulaciones.
Eritromelalgia, el paciente se queja de
intensos dolores quemantes en las palmas de las manos o de los pies. El dolor
es desencadenado por exposición al calor.
Aneurisma traumático o falso, lesión o infección
micotica de la pared de una arteria pueden dar por resultado la rotura local
con formación de un hematoma pulsátil organizado. Es consecutivo a un
traumatismo se diferencia de las fistulas arteriovenosas.
Fistula
arteriovenosa,
comunicación directa o anormal entre una arteria y una vena puede ser congénita
o traumática, los signos físicos localizados en la periferia son
característicos y diagnósticos. Hay un ruido continuo que aumenta en la sístole
y un estremecimiento palpable continuo sobre la lesión. Suele estar aumentada
la circulación periférica, rara vez hay signos de isquemia, en particular en
las etapas tempranas de derivaciones arteriovenosas adquiridas.
Trastornos vasomotores postraumáticos, los traumatismos
y la subsiguiente inmovilización de una extremidad pueden originar grados de
inestabilidad vasomotora. El trastorno se ha confundido con la enfermedad de
Raynaud, la tromboangitis obliterante y la tromboflebitis crónica. Las
manifestaciones estriban en dolor intermitente, que aumenta con la actividad,
hinchazón al frio y color azul de la extremidad, puede haber hiperhidrosis e
hipersensibilidad al frio.
Trastornos
linfáticos
Linfangitis aguda, hay dolor en la extremidad afectada y suele haber fiebre y malestar
general, la exploración descubre una línea roja y fina o series de líneas que
se extienden hacia arriba en el brazo o la pierna, a menudo pueden sentirse
como una hinchazón tubular ligeramente elevada.
Linfedema, hay diversos tipos.
Linfedema
primario,
el congénito se presenta al nacer y se acompaña a menudo de otras anomalías
congénitas, puede haber gran deformación de brazos y piernas. El precoz es la
forma clásica de linfedema primario el síndrome afecta característicamente a
niñas jóvenes o a mujeres en sus primeros años de la segunda década. Las
complicaciones linfáticas los pacientes con diversos trastornos de los
linfáticos que conducen a linfedema congénito o precoz también pueden tener
otros signos de comunicaciones linfáticas anormales.
Linfedema
secundario,
se encuentra en muchos estados en los que hay bloqueo de los linfáticos
normales. Los linfangiomas muestran signos de obstrucción y destrucción parcial
de los ganglios linfáticos, el edema de origen linfático no se acompaña de
cianosis, crecimiento venoso, aumento de la pigmentación o induración correosa.
Elefantiasis, es el resultado final de
una estasis linfática externa, puede ser una secuela de los linfedemas
congénito o adquirido, la extremidad edematosa es susceptible a infección
recurrente y los episodios de celulitis causan a menudo engrosamiento crónico
de la piel.

